Choroba wysokościowa to najczęstsze schorzenie dotykające turystów w górach wysokich. W łagodnej postaci jest samoograniczająca i ustępuje po dniu odpoczynku, ale zbagatelizowana może w ciągu godzin przejść do wysokościowego obrzęku mózgu (HACE) lub wysokościowego obrzęku płuc (HAPE) — stanów zagrożenia życia, które wymagają natychmiastowej ewakuacji. W tym przewodniku znajdziesz wszystko, co musisz wiedzieć przed wyprawą: jak rozpoznać pierwsze objawy, kiedy brać acetazolamid, jak działa aklimatyzacja i co zrobić, gdy towarzysz zaczyna dziwnie się zachowywać.

W pigułce — najważniejsze fakty o chorobie wysokościowej
- AMS (Acute Mountain Sickness) — łagodna postać, objawia się bólem głowy, mdłościami, osłabieniem. Dotyczy 25–50% turystów powyżej 3500 m.
- HACE — obrzęk mózgu. Śmiertelność bez leczenia ~100%. Kluczowy objaw: ataksja (zaburzenia równowagi).
- HAPE — obrzęk płuc. Duszność w spoczynku = alarm. Częstsza niż HACE.
- Reguła 300–500 m: powyżej 3000 m nie zwiększaj wysokości noclegu szybciej niż 300–500 m/dobę.
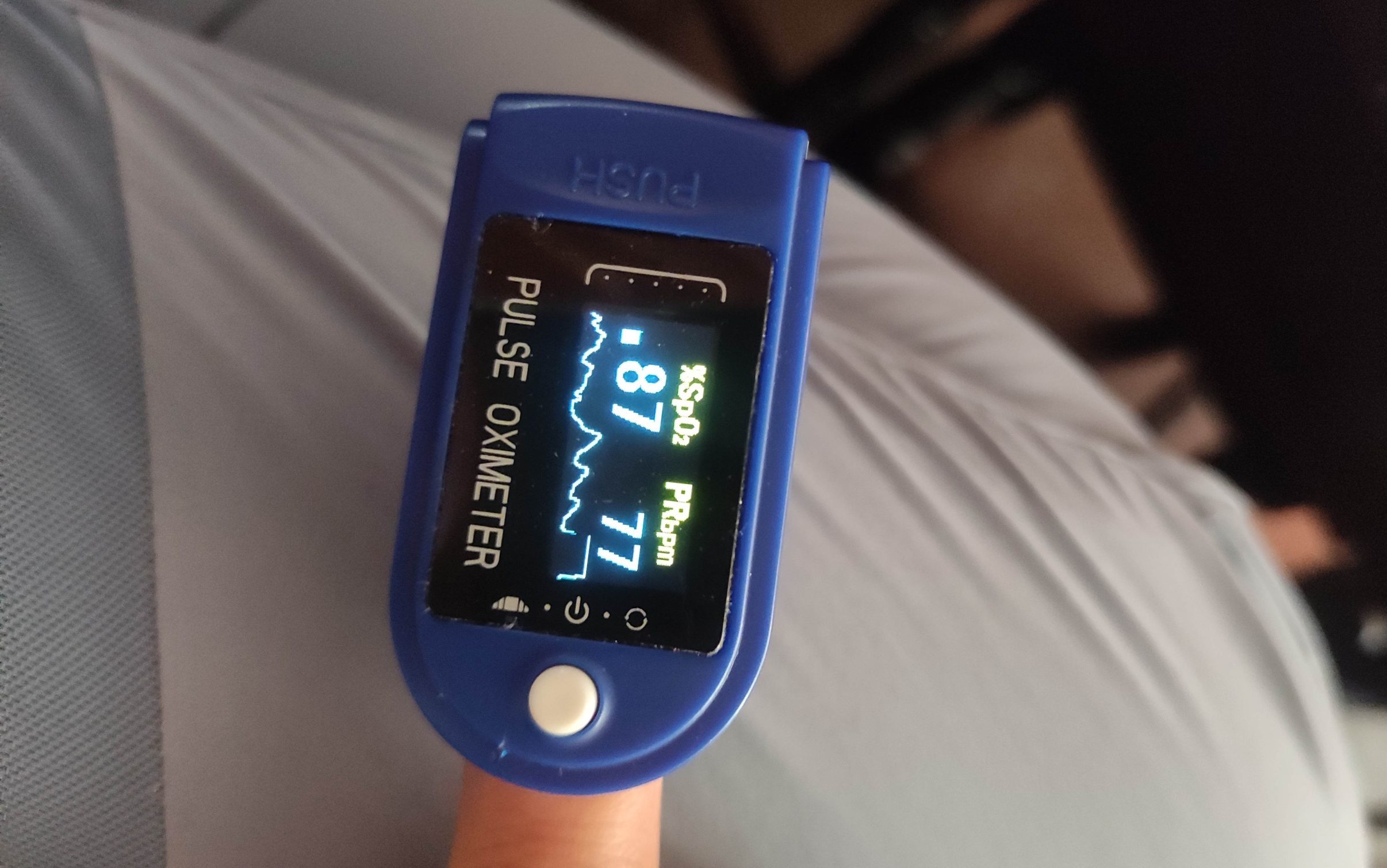
- Saturacja 70% na wysokości 5000 m u pacjenta z dobrym samopoczuciem to norma — leczymy pacjenta, nie wynik.
- Jedyne skuteczne leczenie ciężkich postaci — natychmiastowe zejście na niższą wysokość + tlen.
Czym jest choroba wysokościowa?
Pod pojęciem „choroby wysokościowej” kryją się trzy odrębne jednostki chorobowe o wspólnej przyczynie — niedotlenienie wynikające z obniżonego ciśnienia atmosferycznego na dużych wysokościach:
- AMS (Acute Mountain Sickness, ostra choroba górska) — łagodna postać. Ból głowy + przynajmniej jeden z: nudności, zmęczenie, zawroty głowy. Odwracalna.
- HACE (High-Altitude Cerebral Edema) — wysokościowy obrzęk mózgu. Stan bezpośredniego zagrożenia życia. Bez leczenia śmierć w ciągu godzin.
- HAPE (High-Altitude Pulmonary Edema) — wysokościowy obrzęk płuc. Również stan zagrożenia życia. Częstszy niż HACE i często występuje bez AMS poprzedzającego.
AMS, HACE i HAPE nie zawsze są „etapami” tej samej choroby. HAPE może pojawić się u kogoś, kto nie miał wcześniej żadnych objawów AMS — szczególnie u osób po szybkim wejściu na dużą wysokość lub z indywidualną predyspozycją. W praktyce wyprawowej trzy razy częściej niż HACE widuje się właśnie HAPE.
Patofizjologia — dlaczego robi się nam źle na wysokości?
Wbrew intuicji, na szczycie Mount Everestu procentowa zawartość tlenu w powietrzu jest taka sama jak na poziomie morza — niezmiennie około 21%. Co się zmienia? Ciśnienie atmosferyczne. Na 5364 m (Everest Base Camp) wynosi ok. 540 hPa, czyli połowę wartości „nizinnej”. Cząsteczki tlenu są bardziej rozproszone, a do pęcherzyków płucnych dociera mniej tlenu na każdy oddech.
Organizm reaguje serią zmian kompensacyjnych: przyspiesza oddech, zwiększa rzut serca, nerki wydalają wodorowęglany, a szpik kostny zaczyna produkować więcej erytrocytów. Gdy te mechanizmy nie nadążają — pojawia się niedotlenienie tkanek, wycieki z naczyń włosowatych w płucach (HAPE) lub mózgu (HACE), i klasyczne objawy AMS. Ciekawostka: z czysto teoretycznego, fizjologicznego punktu widzenia, gdyby Mount Everest znajdował się na Alasce, zdobycie go bez tlenu byłoby niemożliwe — ze względu na niższe ciśnienie atmosferyczne w rejonach odległych od równika.
Od jakiej wysokości zaczyna się choroba wysokościowa?
Nie ma jednej uniwersalnej wysokości — zależy to od indywidualnej podatności, tempa wejścia, stanu nawodnienia i jakości snu. Orientacyjne progi:
- 1500–2500 m — u osób szczególnie wrażliwych (np. po chorobie, przy odwodnieniu) mogą wystąpić bóle głowy i zmęczenie.
- 2500–3500 m — pierwsze objawy AMS u ok. 20% turystów, zwłaszcza przy szybkim wjeździe samochodem lub kolejką.
- 3500–5000 m — AMS dotyka 25–50% populacji, pierwsze przypadki HAPE i HACE.
- 5000–6000 m — granica ostrych objawów. Z obserwacji klinicznych podczas opieki nad uczestnikami wyprawy w rejonie Everestu pierwsze poważne problemy pojawiały się między 4000 a 5000 m, ale prawdziwa linia graniczna, gdzie trudno znaleźć kogoś bez żadnych dolegliwości, przebiega około 5000 m.
- Powyżej 6000 m — procesy deterioracji (wyniszczenia) organizmu zaczynają przeważać nad regeneracją. Dłuższy pobyt jest wyniszczający.
- Powyżej 8000 m („strefa śmierci”) — aklimatyzacja niemożliwa. Każda minuta bez tlenu zbliża organizm do zgonu.
Czynniki zwiększające ryzyko: epizod AMS/HAPE/HACE w przeszłości, szybkie wejście (mniej niż 300 m/dobę powyżej 3000 m), odwodnienie, infekcja dróg oddechowych, spożycie alkoholu, niektóre leki (np. silne sedatywne).

Objawy AMS i skala Lake Louise
Główny i pierwszy objaw AMS to ból głowy — może wystąpić nawet u 70% trekkerów powyżej 3500 m. Pozostałe klasyczne objawy:
- Brak apetytu, nudności, wymioty
- Zmęczenie i osłabienie nieproporcjonalne do wysiłku
- Zawroty głowy
- Zaburzenia snu (bezsenność, oddychanie Cheyne’a-Stokesa)
Do oceny nasilenia objawów używa się skali Lake Louise — zestandaryzowanego narzędzia opracowanego przez lekarzy medycyny górskiej. Każdy z czterech objawów punktuje się 0–3, sumę interpretuje się w trzech progach:
| Objaw | Nasilenie | Punkty |
|---|---|---|
| Ból głowy | brak / niewielki / umiarkowany / uniemożliwiający funkcjonowanie | 0 / 1 / 2 / 3 |
| Zaburzenia żołądkowo-jelitowe | brak / spadek apetytu / umiarkowane nudności / znaczne wymioty | 0 / 1 / 2 / 3 |
| Zmęczenie/osłabienie | brak / niewielkie / umiarkowane / uniemożliwiające funkcjonowanie | 0 / 1 / 2 / 3 |
| Zawroty głowy | brak / niewielkie / umiarkowane / uniemożliwiające funkcjonowanie | 0 / 1 / 2 / 3 |
3–5 pkt: łagodna AMS
Odpoczynek, nawodnienie (2–4 l/dobę z elektrolitami), leki przeciwbólowe (500–1000 mg paracetamolu co 6 h, 200–400 mg ibuprofenu, 500–1000 mg metamizolu). Nie zwiększaj wysokości do czasu ustąpienia objawów. Większość przypadków ustępuje w ciągu 24–48 h na tej samej wysokości.
6–9 pkt: umiarkowana AMS
Taka osoba może pozostać na wysokości, ale absolutnie nie powinna jej zwiększać. Postępowanie jak w łagodnej AMS + rozważ acetazolamid 125–250 mg 2×/dobę. Jeśli objawy nie ustępują po 24 h lub towarzyszy im znaczny spadek saturacji — zejdź 500–1000 m niżej.
10–12 pkt: ciężka AMS
Stan bezpośrednio przed lub już zagrażający życiu. W każdej chwili może rozwinąć się HACE lub HAPE. Podaj acetazolamid 250 mg 2×/dobę i zainicjuj ewakuację: 500–1000 m niżej pieszo (w pozycji stabilizującej, z eskortą) lub śmigłowcem, w zależności od stanu i warunków.
Wysokościowy obrzęk mózgu (HACE)
HACE to obrzęk tkanki mózgowej wywołany niedotlenieniem i wyciekiem płynu z naczyń włosowatych. Uciskana przez kości czaszki tkanka prowadzi do zaburzeń neurologicznych — pierwszy pęka ośrodek równowagi (leży w tylnym dole czaszki, w okolicy szczególnie podatnej na ucisk).
Kluczowe objawy HACE
- Ataksja (zaburzenia równowagi) — pacjent nie może iść po linii prostej, nie stoi stabilnie z zamkniętymi oczami
- Pobudzenie lub splątanie — bełkotliwa mowa, nielogiczne odpowiedzi
- Silny ból głowy niereagujący na leki
- Saturacja często <50% — ekstremalnie niska
- Wymioty, czasem obrzęk tarczy nerwu wzrokowego
Charakterystyczny case z praktyki wyprawowej: uczestnik wieczorem skarży się na osłabienie i biegunkę, zespół uznaje to za infekcję pokarmową. W środku nocy upada na korytarzu lodży — bełkotliwa mowa, pobudzenie, nie może ustać na nogach. Saturacja 50%. Diagnoza: HACE. Postępowanie: tlen + deksametazon + ewakuacja śmigłowcem o świcie. Pacjent przeżywa, bo zareagowano w ciągu godzin, nie dni.
Więcej o diagnostyce i leczeniu w osobnym artykule — HACE — rozpoznawanie i leczenie.
Wysokościowy obrzęk płuc (HAPE)
HAPE to wyciek płynu z naczyń włosowatych do pęcherzyków płucnych. Mechanizm: niedotlenienie wywołuje skurcz naczyń płucnych → wzrost ciśnienia → mikrouszkodzenia ściany naczyń → płyn w świetle pęcherzyków → zaburzenie wymiany gazowej. Pacjent dosłownie „tonie we własnych płynach”.
Kluczowe objawy HAPE
- Duszność w spoczynku — to sygnał alarmowy. Zadyszka wysiłkowa w górach jest normą, ale duszność gdy siedzisz lub stoisz = HAPE aż do udowodnienia inaczej.
- Uporczywy kaszel, często z różową lub krwawą plwociną (pienisty wysięk)
- Uczucie ucisku i zalegania w klatce piersiowej
- Szybki oddech i przyspieszone bicie serca
- Rzężenia słyszalne osłuchowo, czasem gołym uchem
Więcej o diagnostyce i leczeniu — HAPE — rozpoznawanie i leczenie.
Diagnostyka różnicowa — czy to na pewno AMS?
Nie każdy ból głowy na wysokości to AMS. Warto wykluczyć częste „przebierańce”:
| Problem | Kluczowy różnicownik |
|---|---|
| Odwodnienie | ciemny mocz, suche śluzówki, objawy ustępują po 1 l płynów z elektrolitami w ciągu 1–2 h |
| Przeziębienie / infekcja zatok | katar, ból zatok, gorączka, reakcja na leki przeciwbólowe „jak w dolinie” |
| Migrena | pulsujący ból jednostronny, aura, światłowstręt, wywiad migreny |
| Wyczerpanie fizyczne | ustępuje po 2–4 h odpoczynku, bez innych objawów AMS |
| Hipoglikemia | ból głowy + drżenie + poty, ustępuje po węglowodanach |
| Zatrucie CO (namiot!) | ból głowy + nudności + senność po pobycie w zamkniętym namiocie z palnikiem |
Zasada praktyczna: jeśli objawy ustępują po 24 h odpoczynku na tej samej wysokości + nawodnieniu + paracetamolu — prawdopodobnie była to łagodna AMS lub kombinacja odwodnienia i wyczerpania. Jeśli narastają lub pojawia się ataksja czy duszność spoczynkowa — zakładaj HACE/HAPE i zainicjuj zejście.
Kiedy zejść — złote zasady
- Zejście nie jest porażką — to leczenie. Jedyne naprawdę skuteczne w HACE i HAPE.
- Nie zwiększaj wysokości z jakimikolwiek objawami AMS. Reguła ICAR/UIAA: „don’t ascend with symptoms”.
- Zejdź 500–1000 m przy narastających objawach umiarkowanej AMS, natychmiast przy podejrzeniu HACE/HAPE.
- Climb high, sleep low — atak aklimatyzacyjny może iść wyżej, ale noc spędź niżej.
- Reguła 300–500 m — powyżej 3000 m nie zwiększaj wysokości noclegu szybciej. Po każdym zdobytym 1000 m — dzień restowy.
- Nie zostawiaj chorego samego. Osoba z AMS może w ciągu godzin rozwinąć HACE i nie być w stanie sama zawołać o pomoc.
Profilaktyka farmakologiczna — kiedy warto
Moim zdaniem najlepszym i najzdrowszym sposobem aklimatyzacji jest naturalna aklimatyzacja bez profilaktycznego przyjmowania leków. Leki często są nadużywane — część wspinaczy traktuje acetazolamid jak cukierki, bo „wszyscy biorą”. Nie każdy powinien.
Profilaktykę farmakologiczną warto rozważyć, gdy:
- Miałeś w przeszłości epizod ciężkiej AMS, HACE lub HAPE (chyba że potrafimy wskazać konkretny błąd w aklimatyzacji wtedy popełniony)
- Jesteś zmuszony do szybkiego wejścia (>500 m noclegu/dobę powyżej 3000 m) ze względu na logistykę
- Masz wyprawę w rejon bez możliwości ewakuacji (rzadkie dziś, ale zdarza się na odległych sześciotysięcznikach)
Najczęściej stosowane leki w profilaktyce i leczeniu AMS:
- Acetazolamid (Diamox / Diuramid) — lek pierwszego wyboru. Dawka profilaktyczna 125 mg 2×/dobę, lecznicza 250 mg 2×/dobę. Zaczynaj 24 h przed zdobyciem nowej wysokości. Szczegóły: Diamox — dawkowanie prewencyjne i lecznicze.
- Deksametazon — lek pierwszego rzutu w leczeniu HACE (8 mg jednorazowo, potem 4 mg co 6 h), rzadko w profilaktyce.
- Nifedypina / nitrendypina — w leczeniu HAPE (20–30 mg co 8 h). Nie jest to klasyczna profilaktyka AMS.
- Ibuprofen — dawka 600 mg 3×/dobę ma w RCT udokumentowany efekt prewencyjny wobec AMS, ale słabszy niż acetazolamid. Alternatywa dla osób nietolerujących sulfonamidów.
Aklimatyzacja — jak to zrobić poprawnie
Aklimatyzacja to szereg zmian fizjologicznych, które pozwalają tolerować niższą dostępność tlenu. Kluczowe procesy: zwiększenie wentylacji minutowej, wzrost liczby erytrocytów, poprawa ukrwienia mięśni, wzrost gęstości mitochondriów. Pełna aklimatyzacja do danej wysokości trwa 2–4 tygodnie i utrzymuje się maksymalnie 6 tygodni po powrocie na niziny — przy każdej kolejnej wyprawie organizm musi się aklimatyzować od nowa.
Praktyczne zasady aklimatyzacji
- Powolne wejście: maks. 300–500 m wysokości noclegu/dobę powyżej 3000 m.
- Dzień restowy po każdym zdobytym 1000 m: nocleg na tej samej wysokości, w ciągu dnia lekki spacer aklimatyzacyjny wyżej (zasada „climb high, sleep low”).
- Nawodnienie 3–6 l/dobę. Obserwuj mocz — przejrzysty lub słomkowy = OK, ciemniejszy = dodaj elektrolity i pij więcej.
- Unikaj alkoholu podczas aklimatyzacji — depresyjnie działa na ośrodek oddechowy i pogłębia niedotlenienie nocne.
- Unikaj silnych środków nasennych — z tego samego powodu.
- Monitoruj objawy codziennie — saturacja pulsoksymetrem rano i wieczorem + ocena w skali Lake Louise.
Pre-aklimatyzacja w namiotach hipoksyjnych
Niektórzy w ramach przygotowań śpią lub trenują w namiotach hipoksyjnych. Metaanalizy pokazują pewien efekt — szczególnie przy spaniu na symulowanej wysokości 2000–2500 m przez 2–4 tygodnie, minimum 14 h/dobę. Jest to logistycznie kosztowne, ale warte rozważenia przed szybkimi wyprawami (np. weekend Mont Blanc, Aconcagua z ograniczonym czasem).
Szczerze — to jest narzędzie, którego sama chętnie bym używała w przygotowaniach do wypraw na ekstremalne wysokości. Ograniczenie: namiot hipoksyjny nie odtwarza w pełni warunków górskich, bo manipuluje stężeniem tlenu, a nie ciśnieniem atmosferycznym. Cząsteczki tlenu nie są „rozproszone” tak jak w realu. Więcej w artykule Trening przed wyprawą — baza tlenowa i hipoksja.
Grupy podwyższonego ryzyka
- Wcześniejszy epizod AMS/HACE/HAPE — ryzyko re-entry HAPE przy każdej kolejnej wyprawie.
- Dzieci — większe ryzyko szybkiego rozwoju HAPE. Większość organizacji pediatrycznych nie zaleca trekkingów powyżej 3500 m u dzieci <10–12 r.ż.
- Choroby serca i płuc — niewyrównana niewydolność serca, ciężka POChP, nadciśnienie płucne są przeciwwskazaniem do wypraw powyżej 3500 m.
- Niedokrwistość — Hb <11 g/dl u kobiet, <12 g/dl u mężczyzn — zredukowana zdolność transportu tlenu.
- Cukrzyca — kontrola glikemii na wysokości jest trudniejsza (zaburzenia wchłaniania, zmienione zapotrzebowanie energetyczne).
- Ciąża — brak jednoznacznych wytycznych, ale większość lekarzy odradza trekking powyżej 3000–3500 m ze względu na potencjalny wpływ niedotlenienia na płód.
Każda z tych sytuacji wymaga indywidualnej konsultacji z lekarzem medycyny wyprawowej — nie z „lekarzem rodzinnym, który napisze zaświadczenie”. Plan wyprawy powinien uwzględniać konkretną trasę, tempo, możliwości ewakuacji i rezerwy farmakologiczne.
Co zabrać z apteczki na wyprawę wysokogórską
Minimalny zestaw pod kątem choroby wysokościowej (poza apteczką ogólną — patrz pełny przewodnik po apteczce):
- Pulsoksymetr + zapas baterii (laminowana kartka z normami saturacji na różnych wysokościach)
- Acetazolamid (Diuramid) 250 mg — co najmniej 20 tabletek na wyprawę 2–3 tyg.
- Deksametazon — tabletki + ampułka do wstrzyknięcia i.m. (zastrzyk w boczną powierzchnię uda) — zestaw ratunkowy na HACE
- Nifedypina 20 mg (retard) — zestaw ratunkowy na HAPE
- Paracetamol / ibuprofen / metamizol na ból głowy
- Butla tlenu ratunkowego (w większych wyprawach) lub dostęp do butli w obozie bazowym
- Zalaminowana skala Lake Louise — działa bez baterii
Uwaga: acetazolamid, deksametazon i nifedypina to leki na receptę. Przed wyprawą umów się z lekarzem medycyny wyprawowej lub medycyny podróży — dobry plan leczenia ratunkowego to plan, który znasz, masz leki pod ręką i umiesz je podać.
Mity o chorobie wysokościowej
„Jestem wysportowany, nie zachoruję”
Kondycja tlenowa nie przekłada się na odporność na chorobę wysokościową. Widuje się sportowców-maszyny, którzy atakują szczyt wysokim tempem i dokładnie dlatego szybciej chorują — przeciążony organizm słabiej aklimatyzuje. Pokora wobec wysokości dotyczy wszystkich, niezależnie od VO2max.
„Jeśli pójdę powoli, nie będzie problemu”
Powolne tempo marszu w ciągu dnia ≠ powolna aklimatyzacja. Liczy się wysokość noclegu, nie tempo na szlaku. Można iść ślamazarnie przez 10 h i i tak przekroczyć regułę 500 m/noc — rezultat: AMS wieczorem.
„Acetazolamid maskuje objawy — to niebezpieczne”
Mit rozpowszechniony w polskim środowisku wspinaczkowym. Acetazolamid nie „maskuje” objawów — realnie przyspiesza aklimatyzację (zwiększa wentylację minutową przez kwasicę metaboliczną). Metaanalizy RCT pokazują spadek częstości AMS i HAPE przy profilaktyce u osób z grupy ryzyka. Nie jest to cud, ale narzędzie z udokumentowaną skutecznością.
„Szerpowie są odporni na AMS, bo są silni”
Szerpowie są zaadaptowani, nie zaaklimatyzowani. Adaptacja to wielopokoleniowe zmiany genetyczne (zwiększona produkcja tlenku azotu, wyższa saturacja przy danej wysokości, efektywniejsze mitochondria). My, mieszkańcy nizin, możemy osiągnąć jedynie aklimatyzację — proces krótkotrwały. Nie da się „stać się Szerpą” w 3 tygodnie.
Najczęściej zadawane pytania
Źródła
- Luks AM, Auerbach PS, Freer L, et al. Wilderness Medical Society Clinical Practice Guidelines for the Prevention and Treatment of Acute Altitude Illness: 2019 Update. Wilderness Environ Med. 2019;30(4S):S3–S18.
- Luks AM, Ainslie PN, Lawley JS, Roach RC, Simonson TS. Ward, Milledge and West’s High Altitude Medicine and Physiology, 6th ed. CRC Press, 2021.
- Hackett PH, Roach RC. High-altitude illness. N Engl J Med. 2001;345(2):107–114.
- Hidalgo R et al. High Altitude Medicine: A Case-Based Approach. Springer, 2023.
- Bärtsch P, Swenson ER. Acute high-altitude illnesses. N Engl J Med. 2013;368(24):2294–2302.
Uwaga: Ten artykuł ma charakter informacyjny i nie zastępuje indywidualnej konsultacji lekarskiej. W sytuacji zagrożenia życia na wyprawie wezwij pomoc: 112, TOPR 601 100 300, GOPR 985.